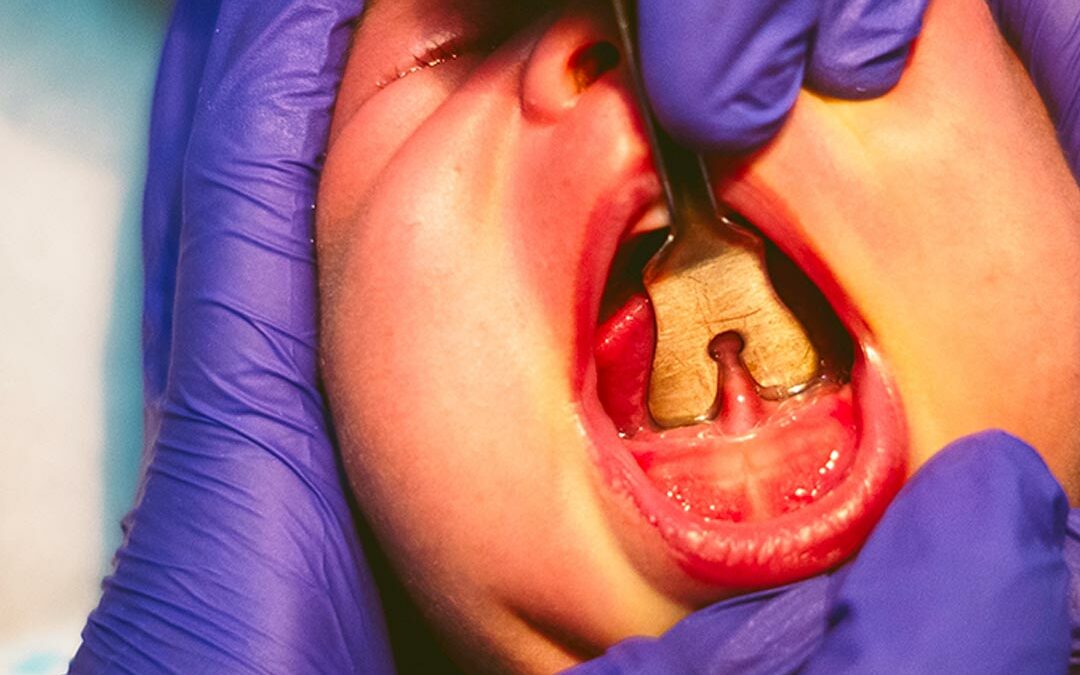
La Frénectomie du Nourisson
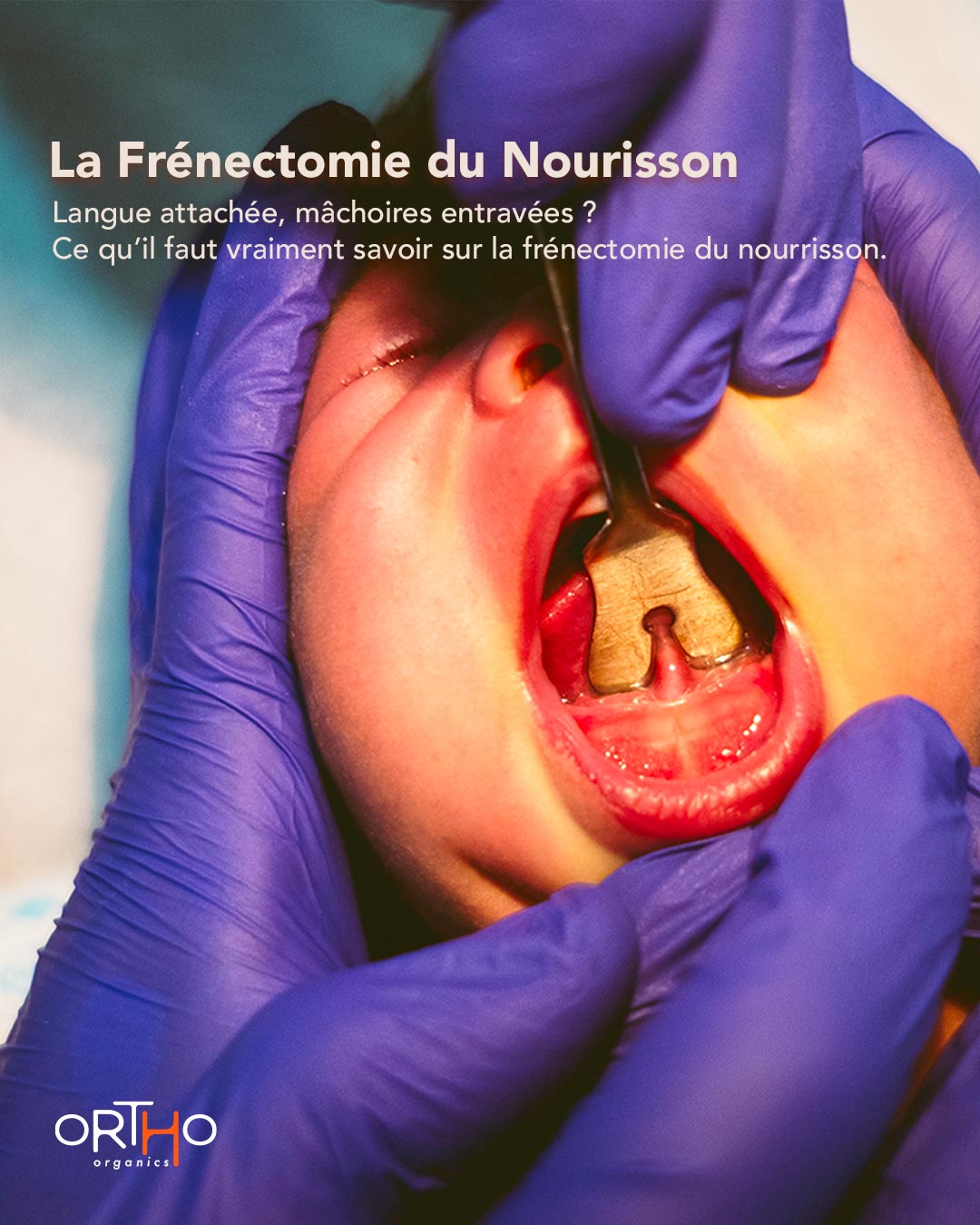
Langue attachée, mâchoires entravées ? Ce qu’il faut vraiment savoir sur la frénectomie du nourrisson
Par Dr Kozam Tahora
Réseau Organics-Ortho | orthodontie fonctionnelle augmentée – Rachel Organics Ortho AI
⸻
Pourquoi parle-t-on autant du “frein de langue” ?
De plus en plus de parents s’entendent dire : “votre bébé a un frein de langue, il faut couper”. L’intention est souvent bienveillante. Mais l’acte chirurgical est-il toujours justifié ? La réponse est plus complexe – et infiniment plus riche – que “oui” ou “non”.
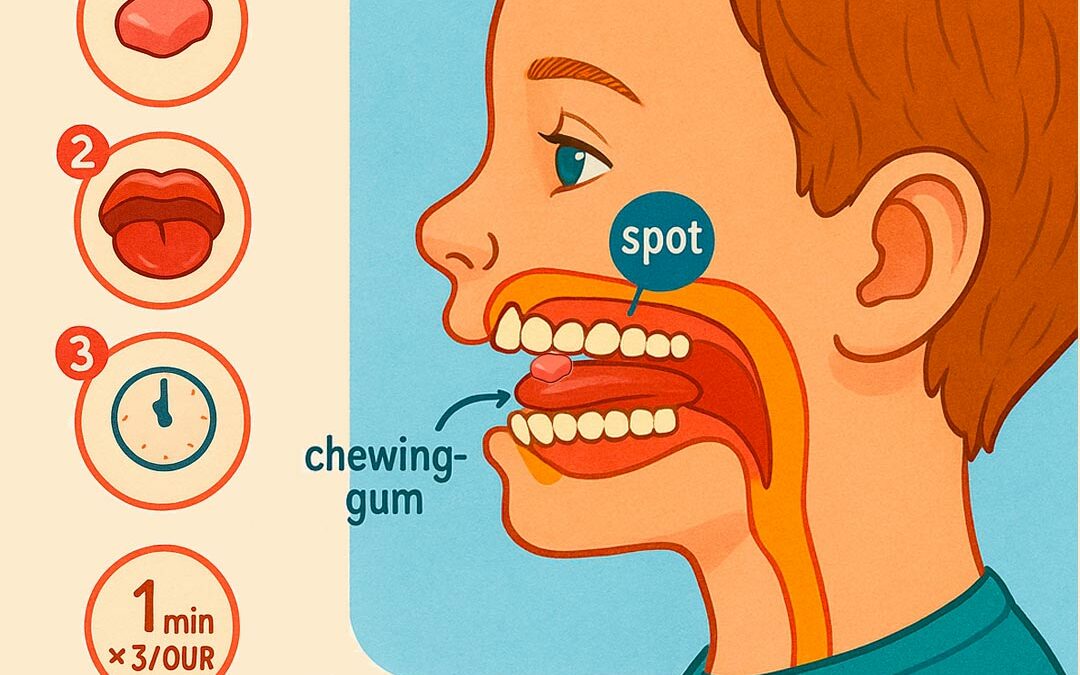
Chez le nourrisson, ce petit tissu sous la langue peut, s’il est restrictif, empêcher le bébé de bien téter, créer des douleurs maternelles, provoquer de l’air avalé, des reflux, une fatigue à la tétée.
Mais chez d’autres, un frein visible ne gêne rien du tout.
Alors quand faut-il intervenir ? Et surtout, que risque-t-on si on ne le fait pas ?
⸻
Anatomie ≠ Fonction. Et c’est là que tout commence.
On confond souvent présence anatomique d’un frein court avec problème fonctionnel. Or ce n’est pas parce qu’un frein est visible qu’il est pathologique. Ce n’est pas parce qu’un bébé tire peu la langue qu’il aura des soucis.
La bonne question, ce n’est pas “Y a-t-il un frein ?”
C’est : “Ce frein gêne-t-il une fonction essentielle ?”
⸻
Les fonctions qu’il faut protéger : respiration, succion, posture, déglutition, mastication.
Une langue libre, c’est une langue qui :
• Se pose spontanément au palais au repos.
• S’élève et s’étale pour téter.
• Guide la croissance du palais en largeur.
• Participe à une déglutition mature, qui stimule le développement des mâchoires.
Un frein restrictif peut empêcher tout cela.
Et sur le long terme ? On retrouve une cascade adaptative :
Langue basse → palais étroit → nez bouché → bouche ouverte → respiration buccale → mâchoires rétrécies → dents en avant, mauvais sommeil, troubles de l’attention, etc.
⸻
La vraie question : comment rééduquer une fonction… si elle est mécaniquement impossible ?
Une frénectomie bien indiquée, au bon moment, dans un cadre rééducatif global, peut être un levier fantastique de croissance fonctionnelle.
Mais une frénectomie :
• faite trop tôt (sans gêne réelle),
• ou trop tard (sans accompagnement fonctionnel),
• ou mal ciblée (frein labial au lieu de lingual),
… peut créer plus de confusion que de bénéfices.
⸻
Ce que disent les sociétés savantes : prudence.
Les recommandations actuelles (AAP, AAPD, ASHA, ABM) sont claires :
• Pas d’indication systématique.
• Priorité aux mesures conservatrices.
• Pas de preuve forte que cela empêche des problèmes orthodontiques futurs.
Et pourtant :
Nombreux sont les praticiens qui, à force de voir des palais trop étroits, des langues jamais montées, des respirations altérées, reconnaissent que “laisser faire la nature” n’est pas toujours la bonne option.
⸻
La vérité : ce n’est pas le frein qui compte. C’est ce qu’il empêche.
Chez Rachel Organics, nous croyons que la frénectomie ne doit jamais être évaluée uniquement sur une photo ou une apparence.
Elle s’inscrit dans un projet de croissance fonctionnelle globale :
rééducation + expansion + ventilation + posture + guidance neuromusculaire.
⸻
Ce que nous faisons concrètement dans notre cabinet :
- Observation approfondie.
Fonction de la langue, tétée, posture, sommeil, respiration.
- Travail en équipe.
Orthophonistes, ostéopathes, ORL, consultantes en lactation, orthodontistes.
- Rééducation fonctionnelle AVANT et APRÈS si besoin.
Car couper un frein sans rééduquer, c’est comme libérer un cheval sans lui apprendre à courir.
- Frénectomie uniquement si l’obstacle est clair.
Pas parce que le frein est “épais”. Mais parce qu’il empêche l’enfant de grandir en harmonie.
⸻
En conclusion :
Le vrai traitement, ce n’est pas la chirurgie. C’est la fonction.
La frénectomie n’est qu’un outil parmi d’autres pour restaurer le potentiel de croissance.
Si vous avez un doute, une inquiétude, un besoin d’écoute : nous sommes là.
Avec empathie, avec exigence, avec une vision complète du développement de votre enfant.